La maturation folliculaire représente un processus complexe et finement régulé qui conditionne la réussite de l’ovulation et, par extension, la fertilité féminine. Chaque mois, plusieurs follicules entament leur développement, mais seul un follicule dominant atteindra la maturité nécessaire pour libérer un ovocyte viable. Cette sélection rigoureuse repose sur des critères morphologiques précis, notamment la taille folliculaire, qui constitue un marqueur essentiel de la qualité ovocytaire. En reproduction assistée comme en conception naturelle, la compréhension des paramètres de croissance folliculaire s’avère cruciale pour optimiser les chances de grossesse et anticiper le moment optimal de la fécondation.
Physiologie du développement folliculaire ovarien et maturation ovocytaire
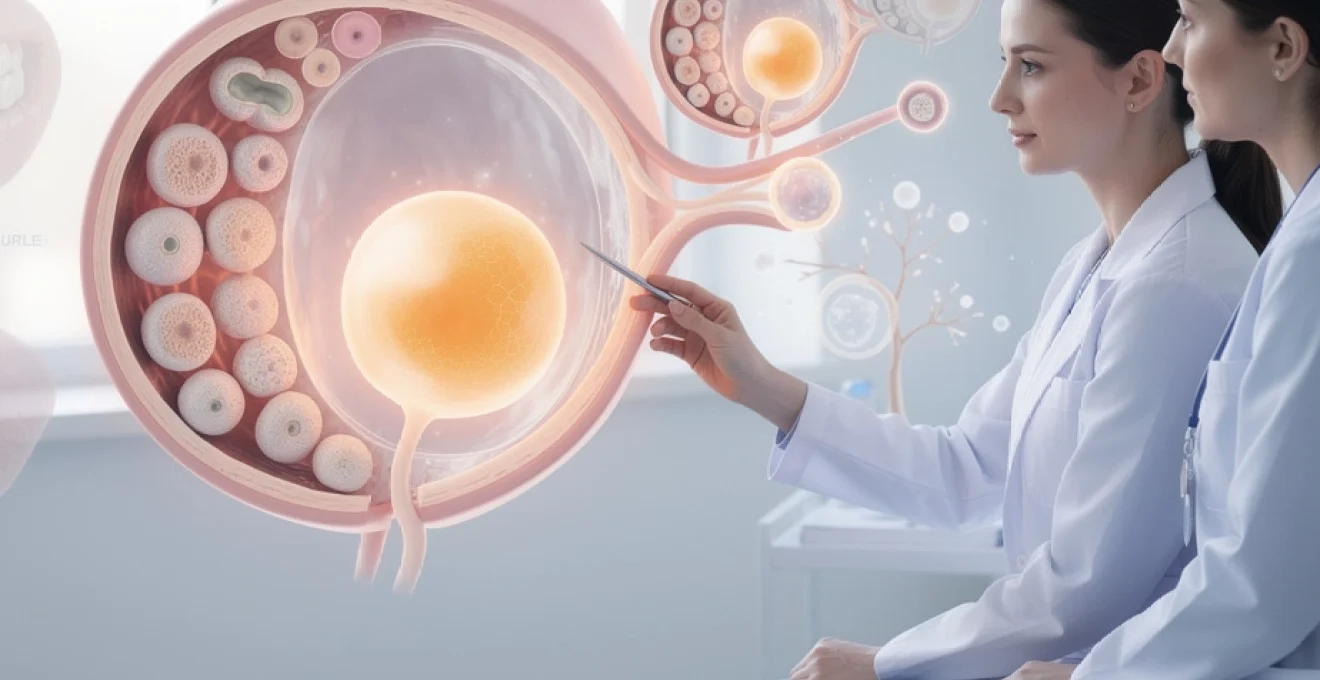
Cycle de croissance folliculaire primordial à antral selon la classification de gougeon
Le développement folliculaire suit un processus séquentiel rigoureux, débutant avec les follicules primordiaux microscopiques de 25 micromètres présents dès la naissance. Cette réserve ovarienne, estimée à environ un million de follicules à la naissance, constitue le capital reproductif définitif d’une femme. Contrairement à la spermatogenèse masculine qui se renouvelle continuellement, cette réserve folliculaire s’épuise progressivement sans possibilité de régénération.
La classification de Gougeon distingue plusieurs stades de développement folliculaire. Les follicules primaires mesurent entre 40 et 60 micromètres et présentent une couche unique de cellules de la granulosa. L’évolution vers le stade secondaire s’accompagne d’une prolifération des cellules de la granulosa, formant plusieurs couches concentriques autour de l’ovocyte. Cette phase de croissance initiale dure approximativement 85 jours et reste indépendante des stimulations hormonales.
Le passage au stade antral marque un tournant décisif dans la folliculogenèse. L’apparition de l’antrum, cavité remplie de liquide folliculaire, signale l’entrée du follicule dans la phase de croissance hormono-dépendante. À ce stade, le follicule mesure entre 2 et 10 millimètres de diamètre et devient visible à l’échographie transvaginale. Cette visibilité échographique permet aux praticiens de compter les follicules antraux et d’évaluer la réserve ovarienne fonctionnelle.
Mécanisme de sélection du follicule dominant par l’hormone FSH
La sélection du follicule dominant repose sur un mécanisme de compétition sophistiqué orchestré par l’hormone folliculo-stimulante (FSH). En début de cycle menstruel, la chute des taux d’œstradiol et de progestérone lève l’inhibition exercée sur l’hypophyse, entraînant une augmentation de la sécrétion de FSH. Cette élévation hormonale recrute une cohorte de follicules antraux, généralement entre 5 et 15 follicules par ovaire.
Au sein de cette cohorte, le follicule présentant la plus grande sensibilité à la FSH acquiert un avantage compétitif décisif. Cette sensibilité différentielle résulte de variations dans l’expression des récepteurs à la FSH et dans l’efficacité des voies de signalisation intrafolliculaires. Le follicule le plus sensible croît plus rapidement, produisant des quantités croissantes d’œstradiol et d’inhibine B, deux hormones qui exercent une rétroaction négative sur la s
utructure hypophysaire et maintiennent le taux de FSH dans une « fenêtre » limitée. Lorsque la concentration de FSH redescend en dessous d’un certain seuil, les follicules moins réceptifs entrent en atrésie, tandis que le follicule dominant poursuit sa croissance de façon quasi autonome grâce à une densité accrue de récepteurs à la FSH et à la LH. Ce mécanisme explique pourquoi, dans un cycle ovulatoire spontané, un seul follicule de De Graaf atteint généralement la taille mature nécessaire à l’ovulation, autour de 18 à 25 mm de diamètre.
Parallèlement, l’augmentation progressive de l’œstradiol sécrété par le follicule dominant prépare l’endomètre à une éventuelle implantation embryonnaire. Lorsque les concentrations plasmatiques d’œstradiol restent élevées pendant 36 à 48 heures, le rétrocontrôle, jusque-là négatif, devient paradoxalement positif sur l’axe hypothalamo-hypophysaire. Il en résulte le fameux « pic de LH » pré-ovulatoire, véritable déclencheur de la rupture folliculaire et de la libération de l’ovocyte. Ce couplage étroit entre croissance folliculaire, taille du follicule et dynamique hormonale explique pourquoi le diamètre folliculaire est un excellent indicateur du moment optimal pour concevoir ou programmer un rapport ciblé.
Transformation morphologique de l’ovocyte de prophase I à métaphase II
Alors que la taille du follicule augmente de façon spectaculaire, l’ovocyte, lui, subit une transformation plus discrète mais déterminante. À l’intérieur du follicule, l’ovocyte est initialement bloqué en prophase I de la méiose depuis la vie fœtale. Ce « sommeil » ovocytaire peut durer plusieurs décennies, jusqu’au moment où le follicule qui l’abrite est recruté pour la croissance terminale. On peut comparer cet ovocyte à un ordinateur en veille prolongée, prêt à redémarrer dès que le bon signal est envoyé.
Lorsque le follicule atteint le stade préovulatoire et que survient le pic de LH, la méiose reprend. Le noyau ovocytaire (ou vésicule germinative) se rompt, les chromosomes se réorganisent et l’ovocyte termine la première division méiotique. Il expulse le premier globule polaire et se bloque à nouveau, cette fois en métaphase II : c’est le stade d’ovocyte mature fécondable. Ce processus de maturation nucléaire est accompagné d’une réorganisation cytoplasmique fine, avec migration des mitochondries, des granules corticaux et des réserves énergétiques vers des zones stratégiques, conditionnant la qualité de l’embryon futur.
Dans les protocoles de fécondation in vitro (FIV) et d’ICSI, l’objectif de la stimulation ovarienne et du timing de la ponction est précisément d’obtenir un maximum d’ovocytes au stade métaphase II. Les études montrent que les ovocytes prélevés dans des follicules de moins de 12 mm sont souvent immatures (prophase I), tandis que ceux issus de follicules de plus de 17–18 mm ont une probabilité nettement plus élevée d’être au stade MII. C’est pourquoi la taille folliculaire est utilisée au quotidien en clinique comme un proxy de la maturation ovocytaire, même si, en pratique, seule l’observation en laboratoire confirme réellement le stade méiotique.
Rôle des cellules de la granulosa dans la stéroïdogenèse folliculaire
Autour de l’ovocyte, les cellules de la granulosa jouent un rôle clé dans la stéroïdogenèse folliculaire et la régulation de la croissance. Sous l’influence de la FSH, ces cellules se multiplient et expriment des enzymes aromatases qui transforment les androgènes en œstrogènes, principalement en œstradiol. Les androgènes nécessaires à ce processus sont produits par les cellules de la thèque interne, sensibles à la LH, selon le modèle « deux cellules – deux gonadotrophines ». Cette coopération fine garantit une production hormonale adaptée à chaque stade de la croissance folliculaire.
En parallèle de la synthèse d’œstradiol, les cellules de la granulosa sécrètent l’inhibine B en phase folliculaire et l’inhibine A en phase lutéale. Ces hormones peptidiques participent au rétrocontrôle négatif sur la FSH, modulant ainsi le recrutement folliculaire et la sélection du follicule dominant. Plus la masse de granulosa augmente, plus la production d’œstradiol est importante, ce qui renforce encore la dominance folliculaire et la préparation endométriale. On voit bien ici à quel point la taille du follicule, la prolifération de la granulosa et le profil hormonal sont intimement liés.
Les cellules de la granulosa assurent aussi un soutien métabolique direct à l’ovocyte. Par l’intermédiaire des jonctions communicantes (gap junctions), elles transfèrent nutriments, acides aminés et messagers moléculaires indispensables à la maturation cytoplasmique. Toute altération de la fonction de la granulosa (tabac, toxiques, vieillissement ovarien) peut donc impacter la qualité ovocytaire, même si la taille folliculaire semble « normale » à l’échographie. Pour vous, patiente, cela signifie qu’un joli follicule de 20 mm ne garantit pas à lui seul un ovocyte parfait, mais qu’il constitue néanmoins un prérequis essentiel.
Critères échographiques de mesure du follicule pré-ovulatoire de de graaf
Technique de folliculométrie transvaginale haute résolution 3D
En pratique clinique, l’évaluation de la taille d’un follicule mature repose sur la folliculométrie transvaginale. Il s’agit d’une échographie réalisée par voie endovaginale, à l’aide d’une sonde haute fréquence (7,5 à 12 MHz), offrant une excellente résolution des structures pelviennes. Cette technique permet de visualiser les follicules antraux de 2 à 10 mm en début de cycle, puis de suivre, examen après examen, la croissance du follicule dominant jusqu’au stade pré-ovulatoire. En moyenne, un follicule en phase terminale croît de 1,5 à 2 mm par jour.
L’apport des échographes 3D et des logiciels de volumétrie a considérablement affiné cette surveillance. Plutôt que de se limiter à un seul diamètre moyen en 2D, il est désormais possible de calculer le volume exact du follicule et d’apprécier sa forme dans l’espace. Cela peut être particulièrement utile lorsque plusieurs follicules approchent simultanément du stade de maturité, comme en stimulation ovarienne pour FIV. La 3D permet également une meilleure répétabilité des mesures, ce qui est important pour décider du moment optimal du déclenchement ovulatoire.
La folliculométrie transvaginale est généralement programmée à partir du 8e–9e jour du cycle dans un cycle naturel, puis répétée tous les 1 à 3 jours selon la rapidité de croissance observée. En parcours de PMA, la fréquence est parfois plus rapprochée afin d’ajuster finement les posologies de gonadotrophines. Vous vous demandez peut-être si ces examens sont douloureux ? Ils sont en principe peu gênants, rapides, et essentiels pour éviter un déclenchement trop précoce ou trop tardif de l’ovulation.
Diamètre folliculaire optimal entre 18-25mm selon les protocoles FIV
Dans la littérature et en pratique de FIV, on considère qu’un follicule pré-ovulatoire mature mesure généralement entre 18 et 25 mm de diamètre. En deçà de 16–17 mm, la probabilité que l’ovocyte soit immature (stade prophase I ou métaphase I) est significativement plus élevée. Au-delà de 24–25 mm, on observe parfois des signes de surmaturité, avec un risque accru d’ovocyte post-mature de moins bonne qualité. Le « sweet spot » se situe donc autour de 18–22 mm pour déclencher l’ovulation ou programmer une ponction ovocytaire.
Plusieurs études cliniques ont corrélé le diamètre folliculaire au taux de récupération d’ovocytes matures et au taux de fécondation. Par exemple, des séries portant sur plus de 1500 patientes en ICSI montrent des taux de fécondation proches de 90 % lorsque les ovocytes proviennent de follicules de 18–20 mm. À l’inverse, les follicules de moins de 12 mm fournissent une proportion importante d’ovocytes immatures, même si certains peuvent encore être « rattrapés » par maturation in vitro (MIV) dans des contextes très spécialisés.
En cycle naturel, l’ovulation survient le plus souvent lorsque le follicule de De Graaf atteint 18 à 25 mm, avec des variations individuelles importantes. Certaines femmes ovulent avec un follicule à 16 mm, d’autres à 26 mm, sans que cela soit pathologique. Néanmoins, pour optimiser les chances de grossesse – en particulier si la fertilité est déjà diminuée – les médecins s’appuient sur ces valeurs de référence pour conseiller le meilleur timing des rapports sexuels ou pour programmer une insémination intra-utérine. Dans ce contexte, la taille du follicule devient un véritable « GPS » de votre fenêtre de fécondité.
Évaluation de l’épaisseur de la paroi folliculaire et de l’antre liquidien
La taille n’est pas le seul critère échographique à prendre en compte pour juger de la maturité d’un follicule. L’aspect de la paroi folliculaire et de l’antre liquidien fournit aussi des informations précieuses. Un follicule pré-ovulatoire typique présente une paroi fine et régulière, avec une anéchogénicité homogène du liquide folliculaire. À l’approche de l’ovulation, on peut parfois observer une légère irrégularité de la paroi, liée aux modifications mécaniques préfigurant la rupture.
Une paroi très épaisse, hyperéchogène ou irrégulière peut en revanche évoquer un kyste fonctionnel ou une lésion ovarienne non ovulatoire. De même, la présence de cloisons, d’échos internes abondants ou de débris dans le liquide folliculaire doit faire discuter un diagnostic différentiel. L’évaluation conjointe du diamètre, de la paroi et du contenu permet donc de distinguer un follicule mûr « physiologique » d’une image kystique qui n’aboutira pas à une ovulation normale.
Certains échographistes s’intéressent aussi à la vascularisation périfolliculaire grâce au Doppler couleur ou au Doppler puissance. Un anneau vasculaire régulier et bien perfusé autour du follicule dominant est un signe supplémentaire de maturité et de bonne réponse à la stimulation. À l’inverse, une vascularisation anarchique ou très pauvre peut traduire un environnement moins favorable à l’ovocyte. Même si ces paramètres ne sont pas utilisés de façon systématique, ils illustrent bien la sophistication croissante des critères échographiques en reproduction médicale.
Différenciation échographique entre follicule mature et kyste ovarien fonctionnel
Sur le plan échographique, un follicule mature et un kyste ovarien fonctionnel peuvent se ressembler : tous deux apparaissent comme des formations liquidiennes rondes ou ovales, anéchogènes. Comment les distinguer concrètement ? L’un des premiers éléments est le contexte clinique et chronologique : un follicule de 20 mm apparu en milieu de cycle, sur un ovaire par ailleurs normal, évoque un follicule de De Graaf, alors qu’une image de 30 mm persistant plusieurs semaines en début de cycle fait plutôt penser à un kyste fonctionnel.
Le kyste fonctionnel (kyste folliculaire ou kyste du corps jaune) dépasse souvent 25–30 mm et peut présenter une paroi plus épaisse, parfois avec un aspect en « cible » pour le kyste lutéal. Surtout, il ne disparaît pas après l’ovulation attendue mais persiste d’un cycle à l’autre ou régresse lentement. À l’inverse, le follicule pré-ovulatoire disparaît ou se transforme en corps jaune dans les jours qui suivent le pic de LH ou l’injection de déclenchement. Le suivi échographique séquentiel est donc décisif.
Pour vous, cette distinction est importante car la présence d’un kyste fonctionnel peut perturber un cycle de stimulation ovarienne ou nécessiter de repousser un protocole de FIV. Rassurez-vous cependant : la majorité de ces kystes sont bénins et se résorbent spontanément. La vigilance consiste surtout à ne pas confondre un kyste persistant avec un simple follicule en croissance, afin d’éviter un mauvais calcul de la période d’ovulation ou un déclenchement inapproprié.
Variations pathophysiologiques de la taille folliculaire selon les syndromes reproductifs
Syndrome des ovaires polykystiques et follicules anovulatoires multiples
Le syndrome des ovaires polykystiques (SOPK) illustre parfaitement que la présence de nombreux follicules ne rime pas toujours avec fertilité. À l’échographie, les ovaires présentent souvent plus de 20 petits follicules de 2 à 9 mm disposés en périphérie, donnant l’aspect classique en « collier de perles ». Pourtant, ces follicules restent bloqués à un stade antral précoce et n’atteignent pas la taille d’un follicule mature pour l’ovulation. On parle alors de follicules anovulatoires multiples.
Ce blocage de la croissance folliculaire est lié à un déséquilibre hormonal complexe : excès relatif de LH, hyperandrogénie, résistance à l’insuline… La FSH est parfois insuffisante, qualitativement ou quantitativement, pour permettre la sélection d’un follicule dominant. Résultat : le cycle est souvent anovulatoire, avec des règles espacées ou absentes, malgré la présence permanente de nombreux petits follicules. Vous pouvez ainsi avoir des ovaires « très fournis » en apparence, mais une probabilité réduite d’atteindre une ovulation spontanée efficace.
Les traitements du SOPK en vue de grossesse visent justement à restaurer une croissance folliculaire coordonnée et l’émergence d’un follicule dominant. Les inducteurs d’ovulation (citrate de clomifène, létrozole) ou les faibles doses de gonadotrophines FSH tentent de faire franchir à un follicule le cap des 10–12 mm pour ensuite poursuivre vers 18–20 mm. Une surveillance étroite par folliculométrie est indispensable, car ces patientes sont aussi à risque d’hyperstimulation ovarienne, avec développement de nombreux follicules de taille intermédiaire.
Insuffisance ovarienne prématurée et diminution du pool folliculaire
À l’opposé du SOPK, l’insuffisance ovarienne prématurée (IOP) se caractérise par un effondrement du nombre de follicules disponibles avant l’âge de 40 ans. À l’échographie, on observe souvent très peu de follicules antraux (moins de 4–5 au total), voire aucun, malgré des stimulations hormonales. La taille moyenne des rares follicules visibles peut rester normale, mais leur capacité à atteindre le stade de follicule mature est diminuée, et les cycles sont fréquemment irréguliers ou anovulatoires.
Sur le plan hormonal, l’IOP s’accompagne d’une élévation de la FSH basale (souvent > 10–15 UI/L) et d’une baisse marquée de l’AMH, reflet de la réserve ovarienne. Dans ce contexte, même une stimulation agressive ne permet parfois d’obtenir que quelques follicules de 14–16 mm, sans jamais atteindre la taille optimale de 18–20 mm. La quantité et la qualité ovocytaire sont toutes deux affectées, ce qui se traduit par des taux de grossesse naturellement faibles et des réponses souvent décevantes aux protocoles de FIV classiques.
Face à une IOP, les stratégies de prise en charge doivent être individualisées : cycles de FIV avec protocoles doux pour tirer parti de chaque follicule encore réactif, discussions sur le recours au don d’ovocytes, ou encore préservation de la fertilité en amont (congélation ovocytaire) lorsqu’un risque d’épuisement ovarien est anticipé (chimiothérapie, radiothérapie, terrain génétique). Dans tous les cas, la lecture conjointe de la taille folliculaire, du compte de follicules antraux et des marqueurs hormonaux aide à objectiver la situation et à poser des choix éclairés.
Hyperstimulation ovarienne contrôlée en assistance médicale à la procréation
En assistance médicale à la procréation, l’hyperstimulation ovarienne contrôlée vise au contraire à obtenir plusieurs follicules matures dans un même cycle, afin de recueillir un nombre optimal d’ovocytes pour la FIV. Sous l’effet de fortes doses de FSH recombinante ou d’hMG, une cohorte de follicules antraux poursuit sa croissance au-delà du stade où, en cycle naturel, seul un follicule dominant subsisterait. On peut ainsi observer, à l’échographie, 8, 10, voire 20 follicules dépassant 14–15 mm de diamètre au moment du déclenchement.
Mais tous ces follicules ne sont pas équivalents. Les données montrent que les meilleurs taux de fécondation et de grossesse sont obtenus avec une majorité de follicules compris entre 17 et 22 mm. Un grand nombre de follicules de 12–14 mm peut générer beaucoup d’ovocytes immatures, sans améliorer les chances de naissance vivante. C’est pourquoi les cliniciens ajustent finement la durée et l’intensité de la stimulation pour privilégier la qualité folliculaire plutôt que la simple quantité.
Un autre enjeu majeur est la prévention du syndrome d’hyperstimulation ovarienne (SHO), complication rare mais potentiellement grave, notamment chez les femmes jeunes avec SOPK et très forte réserve ovarienne. Là encore, l’évaluation du nombre et de la taille des follicules est déterminante : au-delà d’un certain seuil (par exemple > 18–20 follicules de plus de 11 mm), les équipes peuvent adapter le protocole, réduire la dose de stimulation, remplacer l’hCG par un agoniste de la GnRH pour le déclenchement, ou encore décider de congeler tous les embryons et de différer le transfert. La surveillance échographique devient donc un véritable outil de sécurité.
Corrélation entre diamètre folliculaire et taux hormonaux pré-ovulatoires
La taille d’un follicule pré-ovulatoire ne se conçoit pas indépendamment de son environnement hormonal. Plus le follicule dominant grossit, plus il produit d’œstradiol (E2), avec une corrélation relativement linéaire entre le diamètre et la concentration sérique d’E2. On estime classiquement qu’un follicule de 14 mm est associé à un taux d’œstradiol autour de 100–150 pg/mL, tandis qu’un follicule de 18–20 mm peut correspondre à 200–300 pg/mL. En stimulation multi-folliculaire, on attend souvent 150–250 pg/mL par follicule de plus de 14 mm comme ordre de grandeur.
Cette corrélation est largement utilisée pour sécuriser les protocoles de PMA. Par exemple, un taux d’œstradiol disproportionnellement élevé par rapport au nombre et à la taille des follicules peut alerter sur un risque d’hyperstimulation. À l’inverse, des follicules de 18–20 mm avec des taux d’E2 étonnamment bas peuvent suggérer une granulosa moins fonctionnelle et une moindre qualité ovocytaire. Vous comprenez ainsi pourquoi votre médecin vous prescrit à la fois des échographies et des prises de sang : les deux informations sont complémentaires et se confirment mutuellement.
Juste avant l’ovulation, la montée prolongée de l’œstradiol déclenche le fameux pic de LH, dont le rôle est d’achever la maturation ovocytaire et d’induire la rupture folliculaire 36 heures plus tard environ. Dans les cycles stimulés, on remplace souvent ce pic physiologique de LH par une injection d’hCG ou d’agoniste de la GnRH. Néanmoins, les seuils de taille folliculaire restent comparables : on attend généralement un follicule de 18–22 mm avant de déclencher, de façon à coïncider au mieux avec le stade de métaphase II souhaité. En pratique, c’est la convergence entre un diamètre adéquat, un taux d’œstradiol cohérent et, le cas échéant, un contexte clinique rassurant qui guide la décision.
Timing optimal du déclenchement ovulatoire par hCG recombinante
Le déclenchement ovulatoire par hCG recombinante (ou hCG urinaire) vise à mimer l’effet du pic de LH naturel. L’hCG se fixe sur les mêmes récepteurs que la LH au niveau des cellules de la granulosa et de la thèque, induisant la reprise de la méiose ovocytaire, la lutéinisation des cellules folliculaires et, in fine, la rupture du follicule. Pour que ce déclenchement soit efficace, il doit être réalisé au moment où le follicule dominant a atteint une taille suffisante, généralement entre 18 et 22 mm, et où l’ovocyte est prêt à terminer sa première division méiotique.
En insémination intra-utérine (IIU) ou dans le cadre de rapports programmés, une injection de 5 000 à 10 000 UI d’hCG est souvent réalisée lorsque le plus grand follicule atteint 18–20 mm. L’ovulation est attendue 36 à 40 heures plus tard, ce qui permet de planifier précisément le moment des rapports sexuels ou de l’IIU. Vous vous demandez à quel moment avoir un rapport après l’injection d’hCG ? La plupart des équipes recommandent des rapports le soir de l’injection puis le lendemain, afin de couvrir la fenêtre de fécondité maximale.
En FIV, le timing est encore plus critique, car il conditionne directement la maturité des ovocytes récupérés lors de la ponction. Celle-ci est programmée en général 34 à 36 heures après l’injection d’hCG recombinante, lorsque plusieurs follicules atteignent 17–22 mm. Un déclenchement trop précoce (follicules < 17 mm) expose à un taux élevé d’ovocytes immatures, tandis qu’un déclenchement retardé (follicules > 23–24 mm) peut favoriser des ovocytes post-matures ou des ovulations spontanées avant la ponction, avec perte d’ovocytes.
Enfin, dans les situations à risque élevé d’hyperstimulation ovarienne, on privilégie souvent un déclenchement par agoniste de la GnRH plutôt que par hCG, car l’agoniste induit un pic de LH plus bref et limite la stimulation prolongée du corps jaune. Néanmoins, les critères de taille folliculaire restent proches : on attend, là encore, un diamètre folliculaire de 18–20 mm pour obtenir une bonne proportion d’ovocytes au stade métaphase II. Ce subtil équilibre entre taille du follicule, profil hormonal et choix de la molécule de déclenchement illustre à quel point la prise en charge doit être personnalisée pour optimiser vos chances de grossesse tout en préservant votre sécurité.