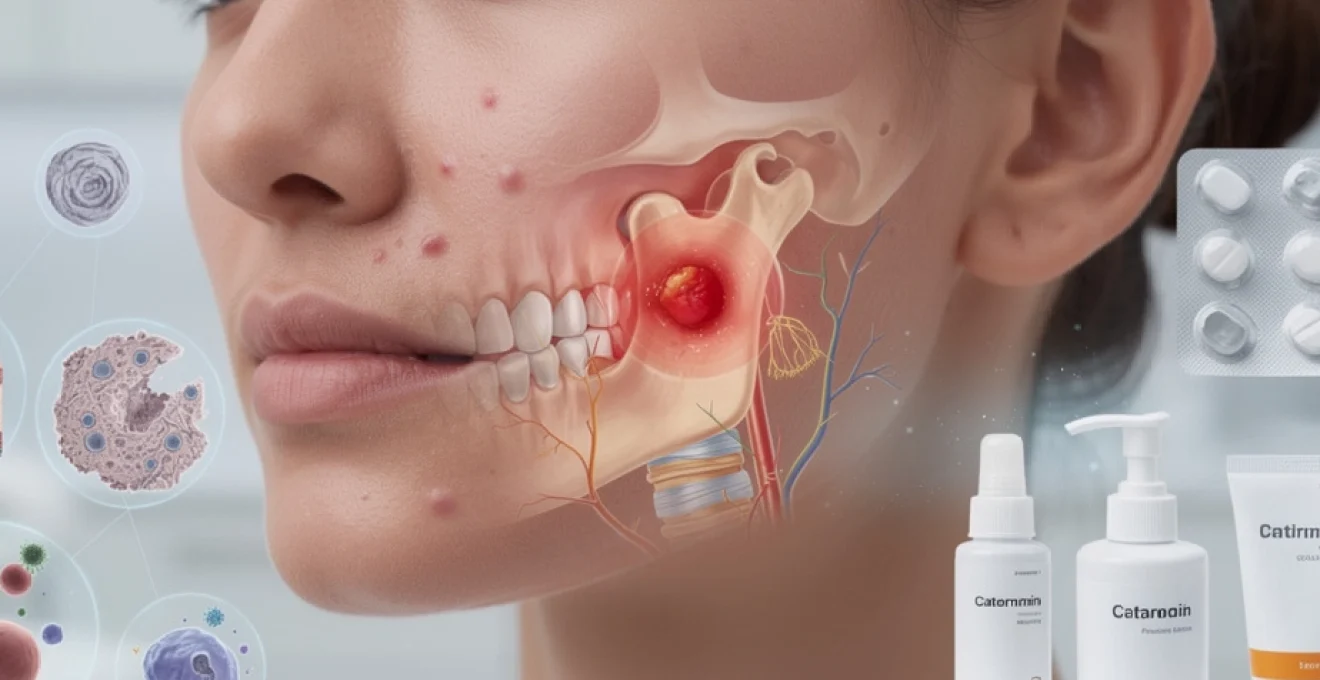
Les lésions cutanées au niveau de la mâchoire représentent un motif de consultation dermatologique particulièrement fréquent, touchant environ 15% de la population générale selon les dernières études épidémiologiques. Cette région anatomique complexe, située à l’intersection entre la cavité buccale et la face externe, présente des caractéristiques physiologiques spécifiques qui favorisent l’apparition de diverses manifestations cutanées. L’articulation temporo-mandibulaire et ses structures périphériques constituent un environnement propice au développement de processus inflammatoires et infectieux, nécessitant une approche diagnostique rigoureuse pour identifier précisément l’étiologie et mettre en place un traitement adapté.
Anatomie de l’articulation temporo-mandibulaire et physiopathologie des boutons
Structure ostéo-articulaire du condyle mandibulaire et du temporal
L’articulation temporo-mandibulaire constitue une structure anatomique complexe dont la compréhension est essentielle pour appréhender les mécanismes pathologiques responsables des lésions cutanées périarticulaires. Cette articulation bicondylienne met en relation le condyle mandibulaire avec la fosse glénoïde de l’os temporal, créant un environnement biomécanique unique soumis à des contraintes mécaniques importantes lors de la mastication et des mouvements d’ouverture buccale.
Les structures osseuses sous-jacentes influencent directement la vascularisation et l’innervation des tissus mous superficiels. Le processus coronoïde de la mandibule et l’arcade zygomatique délimitent un espace anatomique où convergent de nombreux éléments vasculo-nerveux. Cette configuration particulière explique pourquoi les infections ou inflammations locales peuvent rapidement se propager aux tissus cutanés adjacents, créant des foyers inflammatoires caractéristiques des boutons mandibulaires.
Vascularisation périarticulaire et drainage lymphatique régional
Le réseau vasculaire de la région mandibulaire présente une richesse remarquable qui constitue à la fois un avantage pour la cicatrisation et un facteur de risque pour la propagation infectieuse. L’artère maxillaire interne et ses branches collatérales assurent l’irrigation de cette zone, tandis que le réseau veineux pterygoidien permet le drainage sanguin. Cette vascularisation dense favorise les phénomènes congestifs lors des processus inflammatoires, expliquant l’aspect érythémateux caractéristique des lésions mandibulaires.
Le système lymphatique régional joue un rôle crucial dans la défense immunitaire locale. Les ganglions lymphatiques sous-mandibulaires et parotidiens constituent les premiers relais de filtration des agents pathogènes. Leur engorgement, fréquemment observé lors d’infections cutanées mandibulaires, témoigne de l’activation des mécanismes de défense immunologique et peut orienter le diagnostic étiologique.
Innervation trigéminale et mécanismes inflammatoires locaux
L’innervation de la région mandibulaire dépend principalement du nerf trijumeau, dont les branches maxillaire et mandibulaire innervent les structures cutanées et muqueuses. Cette innervation dense explique la symptomatologie douloureuse intense souvent associée aux boutons mandibulaires. Les fibres sensitives transmettent les sensations nociceptives, tandis que les fibres végétatives régulent la sécrétion des glandes sébacées et sudoripares.
Les mécanismes neuroinflammateurs impliquent la lib
ointe de neuropeptides pro-inflammatoires (substance P, CGRP) au niveau des terminaisons nerveuses, ce qui entretient un cercle vicieux entre douleur, vasodilatation et œdème local.
Sur le plan clinique, cette interaction entre système nerveux et inflammation se traduit par des lésions souvent très sensibles à la palpation, parfois pulsatiles, même lorsqu’elles restent de petite taille. Vous pouvez ainsi ressentir une douleur disproportionnée par rapport à l’aspect du bouton sur la mâchoire. Cette hyperalgésie locale est un élément important du diagnostic différentiel avec d’autres lésions cutanées moins innervées, comme certains kystes profonds ou nodules fibreux.
Microbiome cutané périoral et facteurs de déséquilibre
La peau de la région mandibulaire abrite un microbiome cutané spécifique, composé de bactéries commensales (notamment Cutibacterium acnes, Staphylococcus epidermidis), de levures (comme Malassezia) et de virus. En situation normale, cet écosystème participe à la défense de la barrière cutanée et limite la colonisation par des germes pathogènes. Lorsque cet équilibre est rompu, on observe une prolifération de certaines espèces, à l’origine de phénomènes inflammatoires et de l’apparition de boutons inflammatoires sur la mâchoire.
Plusieurs facteurs peuvent déséquilibrer ce microbiome périoral : utilisation de cosmétiques occlusifs, lavage excessif avec des produits agressifs, port prolongé du masque, variation du pH cutané ou encore traitements antibiotiques répétés. On comprend ainsi pourquoi un même individu peut alterner des périodes de peau relativement saine et des poussées brutales de lésions mandibulaires. Restaurer un microbiome équilibré, par des soins adaptés et la réduction des agressions extérieures, fait partie intégrante de la prise en charge moderne de ces boutons.
Étiologies dermatologiques et infectieuses des lésions mandibulaires
Folliculite bactérienne à staphylococcus aureus et propionibacterium acnes
La folliculite représente l’une des causes les plus fréquentes de boutons au niveau de la mâchoire. Elle correspond à une infection superficielle du follicule pileux, le plus souvent due à Staphylococcus aureus ou à Cutibacterium (Propionibacterium) acnes. Cliniquement, elle se manifeste par de petites papulo-pustules centrées par un poil, parfois groupées, avec une zone érythémateuse périphérique. Ces lésions sont favorisées par le rasage chez l’homme, le port de masques serrés ou de foulards, ainsi que par une hypersudation locale.
Au niveau de la mâchoire, la folliculite peut rapidement s’étendre en nappe si le patient manipule ou gratte ses boutons, disséminant ainsi les bactéries à la surface de la peau. Dans certains cas, l’évolution se fait vers un furoncle, plus profond et douloureux, pouvant laisser une cicatrice résiduelle. Un diagnostic précoce et un traitement adapté (antiseptiques, antibiotiques topiques ou systémiques) permettent généralement d’éviter ces complications et de limiter les récidives.
Dermatite séborrhéique et hypersécrétion des glandes sébacées
La dermatite séborrhéique est une affection inflammatoire chronique liée à une hypersécrétion de sébum et à une prolifération de levures du genre Malassezia. Si elle touche classiquement les ailes du nez, les sourcils et le cuir chevelu, la région mandibulaire peut également être concernée, en particulier chez les peaux grasses. On observe alors des plaques érythémateuses mal limitées, recouvertes de fines squames blanchâtres ou jaunâtres, sur lesquelles peuvent se greffer des boutons inflammatoires.
Vous remarquez peut-être des zones de brillance, de rougeur et de desquamation légère autour de la mâchoire, aggravées par le stress, la fatigue ou les changements de saison. Dans ce contexte, les boutons sur la mâchoire ne relèvent pas uniquement d’une acné classique mais d’un terrain séborrhéique global. Le traitement repose sur des nettoyants doux, des soins antifongiques topiques et, parfois, sur des traitements anti-inflammatoires de courte durée, tout en corrigeant les facteurs favorisants (cosmétiques inadaptés, surmenage, tabac).
Kystes épidermiques et formations pseudo-kystiques sous-cutanées
Les kystes épidermiques (ou kystes sébacés) constituent une autre cause de « bouton sur la mâchoire » souvent confondue avec une lésion acnéique. Il s’agit de cavités sous-cutanées remplies de kératine, se présentant sous forme de nodules fermes, mobiles par rapport aux plans profonds, parfois surmontés d’un point noir central correspondant à l’orifice obstrué du follicule. Ces kystes peuvent rester longtemps indolores, avant de s’inflammer brutalement et de devenir rouges, douloureux et chauds.
Dans leur phase inflammatoire, ces kystes épidermiques peuvent ressembler à de gros boutons, mais leur profondeur et leur consistance permettent de les distinguer à l’examen clinique. Seule une exérèse chirurgicale complète de la poche kystique permet d’éviter les récidives, les simples ponctions ou pressions manuelles étant fortement déconseillées. Dans certains cas, des pseudo-kystes (nodules inflammatoires sans véritable paroi) peuvent se former dans le cadre d’une acné nodulaire sévère, nécessitant une prise en charge dermatologique spécialisée.
Réactions allergiques de contact aux cosmétiques et produits dentaires
Les dermatites de contact représentent une cause sous-estimée de lésions cutanées mandibulaires. Elles surviennent à la suite d’une exposition répétée à un allergène ou irritant contenu dans des cosmétiques (fonds de teint, crèmes, huiles de rasage), des produits dentaires (dentifrices fluorés, bains de bouche alcoolisés) ou même certains instruments (embouts de brosse à dents électriques, protège-dents). Les lésions prennent la forme de papules et de petites vésicules prurigineuses, parfois sur un fond diffus de rougeur et de sécheresse cutanée.
Vous avez remarqué que vos boutons sur la mâchoire apparaissent après l’introduction d’un nouveau produit de soin ou d’hygiène ? Cette corrélation temporelle est un élément clé pour suspecter une dermatite de contact. Le retrait de l’agent suspect, associé à des soins réparateurs et apaisants, permet le plus souvent une amélioration rapide. Dans les formes résistantes ou complexes, des tests épicutanés (patch tests) peuvent être proposés pour identifier précisément l’allergène en cause.
Pathologies systémiques et manifestations cutanéo-muqueuses mandibulaires
Certaines pathologies systémiques peuvent se manifester en premier lieu par des lésions cutanées localisées au niveau de la mâchoire. C’est le cas, par exemple, de l’acné hormonale liée à des troubles endocriniens (syndrome des ovaires polykystiques, hyperandrogénie fonctionnelle), qui se caractérise par des poussées cycliques de boutons inflammatoires sur la mâchoire, le menton et la zone péri-orale. Ces lésions surviennent souvent en période prémenstruelle et peuvent s’accompagner d’autres signes d’hyperandrogénie, comme une séborrhée diffuse ou un hirsutisme.
Des maladies inflammatoires chroniques de l’intestin, des pathologies auto-immunes (lupus érythémateux, dermatomyosite) ou encore certaines hémopathies malignes peuvent également donner des manifestations cutanéo-muqueuses au niveau du bas du visage. Dans ces situations, les lésions mandibulaires ne sont que la partie visible d’un processus pathologique plus large. La présence de signes généraux associés (fatigue intense, perte de poids, fièvre prolongée, douleurs articulaires) doit toujours amener à rechercher une cause systémique et à orienter vers un bilan médical approfondi.
Enfin, des troubles du microbiote intestinal et des dysbioses digestives sont de plus en plus souvent évoqués dans la genèse de certaines formes d’acné résistante, notamment mandibulaire. Par un dialogue constant entre intestin, système immunitaire et peau, ces déséquilibres internes peuvent se traduire par une inflammation chronique de bas grade, favorisant les poussées de boutons sur la mâchoire. Une prise en charge globale, associant dermatologie, nutrition et parfois gastro-entérologie, permet alors une amélioration plus durable qu’un traitement cutané isolé.
Diagnostic différentiel clinique et examens paracliniques spécialisés
Face à un bouton sur la mâchoire, le premier enjeu est de déterminer s’il s’agit d’une simple lésion bénigne (folliculite, comédon inflammatoire) ou du signe d’une affection plus complexe. L’examen clinique minutieux reste l’outil central : le dermatologue apprécie l’aspect (papule, pustule, nodule, kyste), la couleur, la présence de squames, de croûtes ou de suintement, ainsi que la répartition des lésions (isolée, en grappe, en nappes). L’interrogatoire recherche les facteurs déclenchants (cosmétiques récents, traitements, contexte hormonal, stress) et les symptômes associés (douleur, prurit, fièvre, adénopathies).
Dans la majorité des cas, ce simple examen suffit à orienter vers une acné, une folliculite ou une dermatite de contact. Cependant, lorsque les lésions sont atypiques, récidivantes, résistantes aux traitements classiques ou associées à des signes généraux, des examens complémentaires peuvent être nécessaires. L’objectif est alors d’exclure une infection profonde, une maladie systémique ou une lésion tumorale débutante, notamment chez les patients à risque (immunodéprimés, antécédents de cancer cutané, exposition solaire importante).
Les principaux examens paracliniques utilisés dans l’exploration des lésions mandibulaires sont :
- Les prélèvements microbiologiques (écouvillonnage, prélèvement de pus) pour identifier les bactéries en cause en cas de suspicion d’infection (folliculite sévère, furonculose, impétigo).
- La dermoscopie, qui permet une analyse non invasive des structures pigmentaires et vasculaires, utile pour différencier un bouton banal d’un nævus atypique ou d’un carcinome débutant.
- La biopsie cutanée, réalisée sous anesthésie locale, lorsqu’une lésion persiste ou présente des caractéristiques inhabituelles (infiltration, ulcération, pigmentation irrégulière).
- Les bilans sanguins (hormonaux, immunologiques, inflammatoires) en cas de suspicion de pathologie systémique ou d’acné hormonale.
Dans certains contextes particuliers, une imagerie (échographie des parties molles, IRM de l’articulation temporo-mandibulaire) peut être proposée pour explorer une masse profonde, une extension infectieuse ou une pathologie articulaire sous-jacente. En combinant ces différents outils, le praticien établit un diagnostic différentiel précis, condition indispensable pour proposer un traitement réellement personnalisé et efficace.
Protocoles thérapeutiques topiques et systémiques evidence-based
Antiseptiques locaux : chlorhexidine, povidone iodée et dérivés
Les antiseptiques locaux constituent souvent la première étape de la prise en charge des boutons sur la mâchoire, en particulier lorsqu’une composante infectieuse superficielle est suspectée. La chlorhexidine (en solution aqueuse ou en gel) est largement utilisée en raison de son large spectre antibactérien et de sa bonne tolérance cutanée. Appliquée une à deux fois par jour sur les lésions, elle permet de réduire la charge microbienne et de limiter la contagiosité, notamment en cas de folliculite débutante ou d’impétiginisation.
La povidone iodée et certains dérivés iodés peuvent également être prescrits sur de courtes périodes, en particulier dans les situations à risque élevé de surinfection. Toutefois, leur utilisation prolongée est déconseillée en raison d’un risque d’irritation et, chez certains patients, de perturbation de la fonction thyroïdienne. De manière générale, nous vous recommandons de ne pas multiplier les produits antiseptiques et de toujours les associer à un nettoyant doux non décapant, afin de ne pas altérer davantage la barrière cutanée déjà fragilisée.
Antibiotiques topiques : mupirocine, acide fusidique et érythromycine
Lorsque l’infection bactérienne locale est avérée (folliculite à Staphylococcus aureus, surinfection d’une lésion acnéique), les antibiotiques topiques trouvent toute leur place. La mupirocine et l’acide fusidique sont particulièrement efficaces contre les staphylocoques et sont prescrits en cures courtes, généralement 7 à 10 jours, afin de limiter le risque de résistance. Ils s’appliquent en fine couche sur la zone concernée, après un nettoyage soigneux et séchage délicat.
Dans le cadre de l’acné inflammatoire de la mâchoire, des gels à base d’érythromycine peuvent être utilisés, souvent en association avec du peroxyde de benzoyle pour potentialiser l’effet antibactérien et réduire le risque de résistance. Comme pour tout traitement antibiotique, l’auto-médication est vivement déconseillée : un avis médical est nécessaire pour choisir la molécule, la durée et la fréquence d’application adaptées à votre type de lésions.
Thérapies systémiques : doxycycline, amoxicilline-clavulanate et azithromycine
Lorsque les boutons sur la mâchoire sont nombreux, profonds, douloureux ou s’accompagnent de signes généraux (fièvre, adénopathies, malaise), un traitement systémique peut s’avérer indispensable. Les tétracyclines, et en particulier la doxycycline, sont largement utilisées dans le traitement de l’acné inflammatoire modérée à sévère, grâce à leur double action antibactérienne et anti-inflammatoire. Les cures durent en général de 3 à 6 mois, sous stricte surveillance médicale, avec des précautions d’usage (photosensibilisation, contre-indication chez la femme enceinte).
En cas d’infection aiguë plus profonde (cellulite faciale, furonculose extensive), l’amoxicilline-clavulanate ou d’autres bêta-lactamines à large spectre peuvent être prescrites, parfois en relais d’un traitement intraveineux débuté à l’hôpital. L’azithromycine et d’autres macrolides constituent des alternatives en cas d’allergie ou de contre-indication aux tétracyclines, bien que leur utilisation prolongée soit limitée pour des raisons de résistance bactérienne. Dans tous les cas, la décision d’instaurer un traitement systémique doit être prise au cas par cas, en évaluant soigneusement le rapport bénéfice/risque.
Corticothérapie locale et anti-inflammatoires non stéroïdiens ciblés
La corticothérapie locale peut être d’un grand secours pour contrôler rapidement une poussée inflammatoire intense (dermatite de contact sévère, poussée de dermatite séborrhéique, certaines maladies auto-immunes cutanées). Des corticoïdes topiques de faible à moyenne puissance sont alors appliqués sur une durée limitée (quelques jours à deux semaines), afin de réduire l’érythème, l’œdème et le prurit. Il est crucial de respecter les indications et la durée prescrites, car un usage prolongé ou inadapté sur la zone périorale peut paradoxalement induire ou aggraver une dermite péri-orale stéroïdienne.
En complément, des anti-inflammatoires non stéroïdiens (AINS) topiques ou oraux peuvent être proposés pour soulager la douleur mandibulaire associée à certaines lésions profondes ou à une atteinte de l’articulation temporo-mandibulaire. Leur utilisation doit cependant rester ponctuelle, notamment chez les patients présentant des antécédents digestifs, rénaux ou cardiovasculaires. Comme toujours en dermatologie, l’objectif est d’obtenir un contrôle durable de l’inflammation avec la dose minimale efficace et la durée la plus courte possible.
Prévention dermatologique et hygiène bucco-dentaire optimisée
Prévenir l’apparition de boutons sur la mâchoire implique une approche globale, combinant soins de la peau, hygiène bucco-dentaire et hygiène de vie. Sur le plan dermatologique, il est recommandé d’adopter une routine simple mais régulière : nettoyage doux biquotidien avec un gel ou une mousse non comédogène, application d’un soin hydratant léger adapté à votre type de peau, puis, si besoin, d’un traitement ciblé sur les zones à risque (mâchoire, menton, bas des joues). L’utilisation excessive de gommages mécaniques, de produits alcoolisés ou parfumés doit être évitée, car elle fragilise la barrière cutanée et déséquilibre le microbiome local.
L’hygiène bucco-dentaire joue également un rôle non négligeable : brossage régulier avec un dentifrice bien toléré, limitation des bains de bouche agressifs, contrôle des foyers infectieux dentaires (caries, abcès, gingivites) qui peuvent entretenir une inflammation de voisinage. Une taie d’oreiller changée fréquemment, un nettoyage régulier des accessoires en contact avec le bas du visage (téléphone, masques, foulards) et le fait d’éviter de toucher ou manipuler les boutons sont autant de gestes simples qui réduisent le risque de récidive.
Enfin, n’oublions pas l’impact du mode de vie : alimentation équilibrée à index glycémique modéré, réduction des produits laitiers et des aliments ultra-transformés chez les personnes prédisposées, activité physique régulière, gestion du stress et sommeil suffisant. Ces mesures, qui peuvent sembler éloignées de la peau, participent pourtant à la régulation hormonale, à la qualité du microbiote intestinal et à la réponse immunitaire, trois piliers essentiels pour limiter l’apparition de boutons sur la mâchoire et maintenir une peau saine sur le long terme.